摘 要: 目的 分析全髋关节置换术(Total Hip Arthroplasty, THA)15例皮肤压力性损伤的原因,探讨其护理对策。方法 收集2015年5月至2019年12月诊治的362例全髋关节置换患者的临床资料,其中15例患者发生皮肤压力性损伤,对其基本临床资料、发生时间、发生部位及发生程度进行分析。结果 发生人群:双髋置换、肥胖、强直性脊柱炎伴脊柱畸形的患者发生率高;发生时间:以节假日或夜间发生率高;发生部位:后背、脊柱后凸畸形、骶尾部好发。结论 护士需要重视特殊体型的住院患者,尤其是强直性脊柱炎、肥胖患者等。科室根据疾病特点,制定皮肤压力性损伤高危人群。
关键词 : 全髋关节置换术;皮肤压力性损伤;原因分析;护理对策;
Abstract: Objective To investigate the cause of occurrence of skin pressure injury after total hip arthroplasty(THA) and its nursing countermeasures.Methods A total of 362 patients who underwent total hip replacement in our hospital from May 2015 to December 2019 were enrolled in the study, of whom, 15 patients had skin pressure injury. The clinical data, and the occurrence time, position and severity of skin pressure injury were analyzed.Results The incidence of skin pressure injury in patients with bilateral hip replacement, obesity, ankylosing spondylitis complicated by spinal deformity was higher, and the occurrence time was higher in holidays or at night, and the occurrence site was more common in back, kyphosis deformity, sacrococcygeal prone.Conclusion The nurses should pay much attention to the inpatients with special body type, especially for the patients with ankylosing spondylitis and obese.According to the characteristics of the disease, the medical staff should pay much attention to the high risk population of skin pressure injury.
Keyword: total hip arthroplasty; skin stress injury; cause analysis; nursing countermeasures;
皮肤压力性损伤是躯体部分组织长久受压,血液循环功能障碍,局部组织连续缺血、缺氧、营养缺乏,致使皮肤丧失正常功能而引起的组织破损和坏死[1]。2016年美国压力性损伤咨询小组(NPUAP)将“压力性溃疡”更名为“压力性损伤”[2]。压力性损伤是被迫体位和长期卧床患者常见的并发症,皮肤压力性损伤的形成可能与缺血性损伤、微循环及代谢障碍、再灌注损伤等机制有关。近年来,尤其是国家护理质量控制中心发布护理敏感质量指标以来,皮肤压力性损伤受到更多关注。尽管众多有效的护理措施已被用于临床实践,但皮肤压力性损伤的发生率仍未有明显的下降趋势[3]。患者出现压力性损伤后会增加痛苦、住院时间延长、住院费用增加等等,如未及时适当的处理,还可能会诱发感染的发生。已有的研究显示:其术后7 d内医院获得性皮肤压力性损伤发生率可高达14.3%~23.9%[4,5]。全球范围来看住院患者出现皮肤压力性损伤,至今仍是医疗领域的难题[6]。目前治疗晚期髋关节病变的方法中全髋关节置换术的疗效较为满意[7]。而髋关节置换患者术中、术后活动受限、处于被动体位[8],压力、剪切力和摩擦力与患者自身内在原因多因素作用,成为髋关节置换患者皮肤压力性损伤的高危因素。我科行全髋关节置换术患者中有15例出现皮肤压力性损伤,本文分析情况并总结经验教训,报告如下。
1、 资料与方法
1.1、 一般资料
选取河北医科大学第四医院2015年5月至2019年12月非骨折全髋关节置换患者362例,计387髋。其中男315例,女47例;股骨头坏死166例,骨性关节炎124例,类风湿性关节炎33例,强直性脊柱炎15例,髋臼发育不良24例;年龄 26~68岁,平均(44.59±13.41)岁。15例患者在术后发生皮肤压力性损伤,其中男12例,女3例;年龄28~68岁;经积极处理,3~13 d痊愈。
1.2 、方法
术后发生皮肤压力性损伤15例,对其基本临床资料、发生时间、发生部位及发生程度进行分析。
1.3 、观察指标
(1)患者一般情况:统计发生压力性损伤患者的一般情况,评价是否伴有合并症;(2)发生时间:统计患者发生压力性损伤的具体时间;(3)发生部位:统计患者发生压力性损伤的部位;(4)发生程度:采用国际程度分级标准,Ⅰ期:指压不变白的红肿;Ⅱ期真皮层部分缺损;Ⅲ期:全皮肤层缺损;Ⅳ期:组织全层缺损;不可分期:皮层或组织全程缺损--深度未知;可疑深部机体组织损伤--深度未知[9]。按其分级标准,统计患者发生压力性损伤的程度。
2 、结果
2.1、 患者一般情况
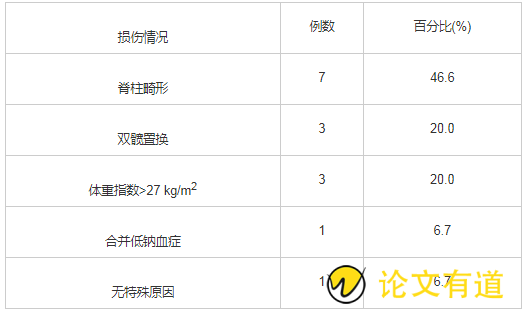
15例患者中强直性脊柱炎有7例(46.7%);双髋置换、体重指数>27 kg/m2的患者各3例(20%);合并低钠血症的患者1例(6.7%);无特殊原因1例(6.7%)。见表1。
表1 15例皮肤压力性损伤患者的一般情况
2.2 、发生部位
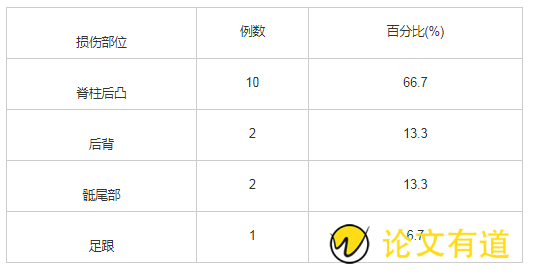
脊柱后凸畸形10例(66.7 %),是发生皮肤压力性损伤最多的部位;后背、骶尾部各2例(13.3%);足跟部1例(6.7%)。见表2。
表2 15例皮肤压力性损伤发生部位
2.3、 发生时间
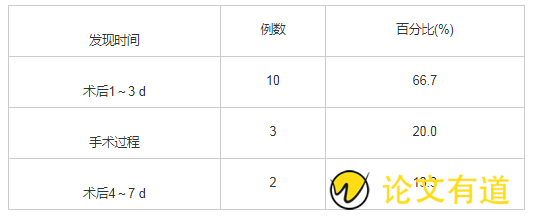
术后回房有3例(20%)发现皮肤压力性损伤,发生率最高还是在术后1~3 d 10例(66.7%);术后4~7 d 2例(13.3%)。见表3。
表3 15例皮肤压力性损伤患者的发生时间统计
2.4 、发生班次
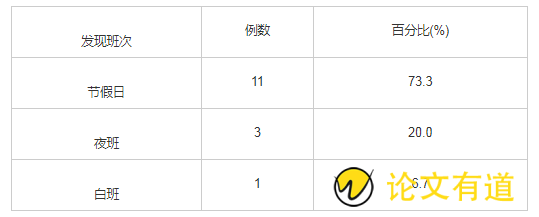
节假日、夜间出现皮肤压力性损伤14例(93.3%),为皮肤压力性损伤发生的关键时间段,余1例(6.7%)发生在白天。见表4。
表4 15例皮肤压力性损伤患者的发生班次
2.5 、发生程度
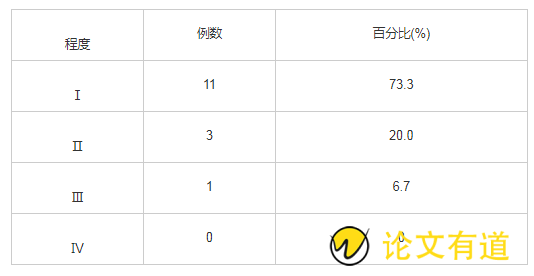
15例皮肤压力性损伤未出现不可分期及深部组织损伤期。11例(73.3%)为Ⅰ期压力性损伤(淤血红润期);3例(20%)为Ⅱ期压力性损伤(炎性浸润期);1例(6.7%)为Ⅲ期压力性损伤(浅度溃疡期)。见表5。
表5 15例皮肤压力性损伤发生程度
3 、讨论
3.1 、原因分析
3.1.1 、评估不到位:
因Braden量表能提供较均衡的敏感性和特异性,是一种较好的风险预测工具[10],目前临床上广泛应用对患者进行压力性损伤风险因素评估。①评估不全面:临床上采用Braden评估量表评估压力性损伤风险,依据评分结果采取针对性预防措施,提高压力性损伤预防的有效性,减低压力性损伤发生率[11]。但压力性损伤产生是许多要素共同作用导致的结果,全面的风险评估不能被风险评估量表中结构式评估方法所替代。髋关节置换患者术后多采用仰卧位,此体位最易发生压力性损伤的部位是骶尾部、臀部、足跟[12,13]。护士在进行皮肤压力性损伤评估时,对脊柱后凸畸形患者的高危位置、肥胖患者后背部未引起重视,术前术后评估未做到个性化评估,致使强直性脊柱炎脊柱后凸畸形患者出现皮肤压力性损伤的并发症发生率高。②未做到动态评估:非外伤性髋关节置换患者,虽患者伴有髋部疼痛及行走障碍,但术前患者基本都能下床活动,Braden评分>15分,属于低危风险患者。但术后需要卧床,患者会出现不同程度的生化指标改变,由于未及时动态评估,导致患者产生压力性损伤的并发症,尤其对于双髋关节置换的患者。
3.1.2 、好发部位保护措施不到位:
好发部位根据患者的体位变化而不同,在其平卧位时好发部位为:枕后、颈后部、肩胛、骶尾部、臀部、背部及双脚外踝。但强直性脊柱炎患者,往往伴随脊柱后凸畸形,由于评估不到位致使对好发部位脊柱后凸畸形处未做到保护,致使患者在围术期发生皮肤压力性损伤的并发症。
3.1.3 、风险预警不够:
93.3%的皮肤压力性损伤发生在节假日及夜间,护士在没有护士长监督或者指导下,心理状态出现松懈,工作未按规范做到位,致使患者皮肤压力性损伤的不良事件。
3.2、 护理对策
局部组织在短时间内承受很大的压力,或者在较长时间内持续承受压力,都会发生皮肤压力性损伤[14]。皮肤压力性损伤管理是护理管理中的一项重要内容,是护理质量管理中的重要衡量指标之一[15]。我科对全髋关节置换患者出现皮肤压力性损伤并发症做了总结,建立科室皮肤压力性损伤管理制度,包括:评估、制定科室皮肤压力性损伤风险高危人群、定期培训护士、患者皮肤管理、科室做好质控等方面避免全髋关节置换患者术后出现皮肤压力性损伤。
3.2.1 、评估:
全面且动态评估。为皮肤压力性损伤进行风险评估,能够通过科学有效的评估量表测试患者皮肤压力性损伤的风险等级,从而进一步实施干预,有效避免皮肤压力性损伤的发生[16]。根据患者的疾病发展及化验指标情况做动态评估,给予相应的护理对策。①强直性脊柱炎伴脊柱后凸畸形:骨性突起等高危部位由于外部压力大,易受损伤。降低患者身体与支撑面之间的界面压力是降低皮肤压力性损伤发生风险的有效临床干预措施。患者手术日当天,在患者脊柱后凸处给予减压贴皮肤保护;并在术后根据患者的身体状况选择合适的软垫,患者平卧时在脊柱后凸处周围放置软垫,防止后凸周围悬空,增加后凸处受力,而引起压力性损伤;②肥胖:文献显示,BMI与压力性损伤的受损程度呈正比,肥胖致压力增高,成为压力性损伤形成的主要因素[17]。患者身高体重比越大,发生皮肤压力性损伤概率越高[18],肥胖患者术后翻身时,一定要检查后背部皮肤,防止由于肥胖压力增加,后背部脂肪挤压而导致出现皮肤压力性损伤。对于肥胖患者,应对其制定更加全面的计划,并适度增加访视频率。③化验指标异常:患者出现指标异常如低钠血症,往往会出现出汗、疲乏无力等症状。出汗引起皮肤潮湿,无力影响患者的活动,进而诱导皮肤压力性损伤。另外,作为营养指标之一的白蛋白也是皮肤压力性损伤发生危险因素,同时白蛋白降低还可伴随着皮肤水肿,皮肤通常会变得为菲薄,易发生压力性损伤[19]。
3.2.2 、制定全髋关节置换皮肤压力性损伤病患的高危人群。
①将脊柱畸形、合并强直性脊柱炎、体重指数>27、双髋关节置换的患者定为科室高危患者。②使用高危压力性损伤病患交接单制定高危患者皮肤压力性损伤皮肤记录单,由当班护士填写并班班交接本班翻身次数、皮肤情况及保护措施施行情况。③健康教育:责任护士及时与患者及家属进行沟通,告知患者存在压力性损伤的风险、好发部位及预防的重要性,使其充分认识皮肤压力性损伤的发生、发展、和预防的知识及技能。术前指导患者练习抬臀、臀肌舒缩运动及上半身小幅度的仰起运动。术后患者只要清醒状态,要求这些动作不限次数的去完成。④皮肤管理:a保持床单位清洁、平整、干燥:床单位要保持清洁、平整、干燥,患者后背部铺纯棉浴巾,2 h变换浴巾位置,保证后背部干燥。研究证明,皮肤状况与压力性损伤的发生有关[20],后背部放置浴巾,2 h变换浴巾位置,可有效保持后背的干燥状态,又减少了患者因过多翻身而引起的假体脱位。b特殊管理:有文献报道,手术患者皮肤压力性损伤发生率高达2.56%~66%[21,22,23]。对于存在脊柱畸形的患者,皮肤保护尤为重要。合并强制性脊柱炎脊柱畸形、肥胖等情况的患者,术后使用气垫,必要时备水囊。卧位时要适于脊柱的弯曲度,头颈项部或背部使用软枕垫高,按术前体位安放患者。c使用新型材料:压力是发生压疮的主要因素,泡沫敷料主要通过分散剪切力、减少摩擦力、重新分布压力达到预防皮肤压力性损伤的发生。目前应用于临床的预防皮肤压力性损伤的新型材料主要包括:泡沫敷料、 水胶体敷料、液体敷料及透明敷料等。其中,软聚硅酮泡沫敷料作为国际皮肤压力性损伤指南推荐的皮肤压力性损伤预防性敷料已在临床上得到广泛应用[24]。⑤勤翻身,建立翻身卡 预防皮肤压力性损伤最有效的方法就是给患者翻身[25],患者术后一律应用气垫床。对高危患者要督促患者变换体位,检查皮肤1次/2 h, 并记录在翻身卡单上,翻身卡每翻身一次就要做记录,内容包括翻身时间、卧位方向及翻身人。在保证假体稳定的情况下,翻身观察受压部位皮肤的动态变化,不留死角查看,做好记录。
3.2.3 、弹性排班,无缝隙交接班:
皮肤压力性损伤发生的高危时间段是术后1~3 d、夜间、节假日。 术后患者由于机体创伤或者止痛药的使用,患者睡眠时间明显延长,迷走神经兴奋,大脑处于抑制状态,脉搏、呼吸减慢,血压下降,代谢降低;同时夜间护士少,巡视及翻身往往不能及时到位。提示护理管理者,重视夜间及节假日人员配置,增加夜间值班人数[26],同时做好夜间工作的质控。科室高危人群作为交接班的重要内容之一,班班交接病情和皮肤等。交接时要使用高危皮肤压力性损伤患者交接单,下一班次护士要对上班护士完成情况进行评价,交接无死角、无缝隙完成。
3.2.4、 培训考核:
每月月底培训考核护士对皮肤压力性损伤的基本知识、预防及最新进展进行培训,培训后完成考核,使护士对皮肤压力性损伤认识及能力提高。培训护士如何做到预防皮肤压力性损伤,科室制度、知识能力与患者具体情况相结合,综合评价皮肤压力性损伤产生的危险性,使护士及时辨别出皮肤压力性损伤出现高风险的患者,给予个体化有重点的监护,从而减低压力性损伤发生率。
3.2.5 、定期质控:
监控质量控制是质量不断持续改进的有效方法[27],皮肤压力性损伤是一个持续质量改进的问题,探讨专科皮肤压力性损伤高危要素,寻找各高危要素与压力性损伤产生的关系,采用有效的预防手段,减少皮肤压力性损伤出现。每天由责任护士对前一天高危患者的皮肤压力性损伤治疗措施给予质量控制,指出不足,并指导下一班次护士需要注意的问题,加强改进措施,责任组长月底对本月高危压力性损伤风险患者质控内容做总结并完成汇报。
护理人员尽早发现、预防才可以降低皮肤压力性损伤的发生。临床护士在工作过程中,要做好住院患者皮肤压力性损伤的评估,确定出高危人群。对于皮肤压力性损伤的高危人群采取针对性干预措施,做到提早干预,降低住院患者皮肤压力性损伤的发生,减轻患者的痛苦、缩短住院时长、提高患者的满意、从而建立良好的医患关系。
参考文献
[1]李小寒,尚少梅主编基础护理学第1版北京:人民卫生出版社, 2010.81-82.
[2] The National Pressureulcer Advisory Pane National Pressure U1cer Advisory Pane(NPUAP)announces a change in terminol ogy from pressure ulcer to pressure injury and up
dates the stage8 of pressure (2016-04-13).
[3]刘艳,王丽娟。昂慧,等.ICU患者压疮危险因素的Meta分析护理学杂志, 2018,33:84-87.
[4] Slowikowskig C,Funk M.Factors associated with pressure ulcer in patients in a surgical intensive care unit.J Wound Ostomy Continence Nurs,2010,37:619-626.
[5] Munro CA.The development of a pressure ulcer risk assessment scale for perioperative patients. Aorn J,2010,92:272-287.
[6]张慧,绳宇,周瑛,等ICU患者压宿发生危险因素分析中国护理管理, 2014,14:690-693.
[7]周宗科,翁习生。曲铁兵,等中国髋、膝关节置换术加速康复-围术期管理策略专家共识中华骨与关节外科杂志, 2016,9:1-9.
[8]李馨,符钻英,曾永军预防骨科患者压疮发生的管理措施护理学杂志, 2008,23:50-51.
[9]邓欣,吕娟,陈佳丽, 等.2016年最新压疮指南解读华西医学, 2016,9: 1496-1498.
[10]冬,吕春娥,王蕊H2H管理模式在髋关节置换术中的应用研究河北医药, 2020,42:2538-2541.
[11]霍孝蓉主编泛太平洋地区压力性损伤的防治临床实践指南南京:东南大学出版社, 2014.41
[12]于红霞,朱洪英,朱凤祥,等骨科压疮护理不良事件68例发生特点分析及护理对策齐鲁护理杂志, 2016,22:87-88.
[13]龙艳芳, 郭艳红我国护理不良事件报告现况调查及分析中国护理管理, 2011.11:16-20.
[14]褚万立,郝岱峰美国国家压疮咨询委员会2016年压力性损伤的定义和分期解读中华损伤与修复杂志(电子版),2018,13:6468.
[15]石锐,黄天雯,戴巧艳,等压力性损伤护理质量指标的建立及其在骨科的应用护理研究, 2018,32:1436-1438.
[16] Atkinson RA, Culhm NA. Interventions for pressure ulcers:a summary of evidence for prevention and treatment Spinal Cord,2018,56:186-198.
[17]鲁海蜃外科老年患者术中压疮危险因素及护理人员压疮认知调查中国老年学杂志, 2014,34:6675. 6677.
[18]戴靖华手术患者术中压疮发生危险因素的Meta分析.中国药物与临床, 2017.17.443-446.
[19]胡娟娟,高兴莲,杨英。等术患者手术压宿高危因素的多中心研究护理学杂志,2018,33.11-14.
[20]蒋琪霞,刘洁.64例医院内获得性压疮的原因分析及对策中华现代护理杂志, 2014.20:1244-1247.
[21]李俊霞,玉华,兰平,等目标管理对手术患者术中及术后压疮感染的影响.中华医院感染学杂志, 2018.28. 1904-1907.
[22] Shafipour V,Ramezanpour E,Gorji MA.et al. Prevalence of post operative pressure ulcer.a systematic review and meta analysis .Electron Physician,2016,8:3170-3176.
[23] E-Marsi J,Zein-EI D,Zein B,et al.Predictors of pressure Injuries in a critical care unit in lebanon:prevalence .characteristics, and associated factors.J Wound Ostomy Continence Nurs,2018,45:131-136.
[24]张健,黄苏晓泡沫敷料预防体外循环下心脏手术患者急性压疮的疗效观察齐鲁护理杂志, 2013,19:95-96.
[25]郭小兰,能成环.-种防压疮用翻身 充气垫的设计.护理研究, 2016,30:1152-1153.
[26]刘英,高兴莲我国术中压疮的研究进展中华现代护理杂志, 2013,19:981-983.
[27]周梅香,张瑞持续质量改进在科室-级质控护理管理的应用当代护士(下旬刊),2011,12:175.

